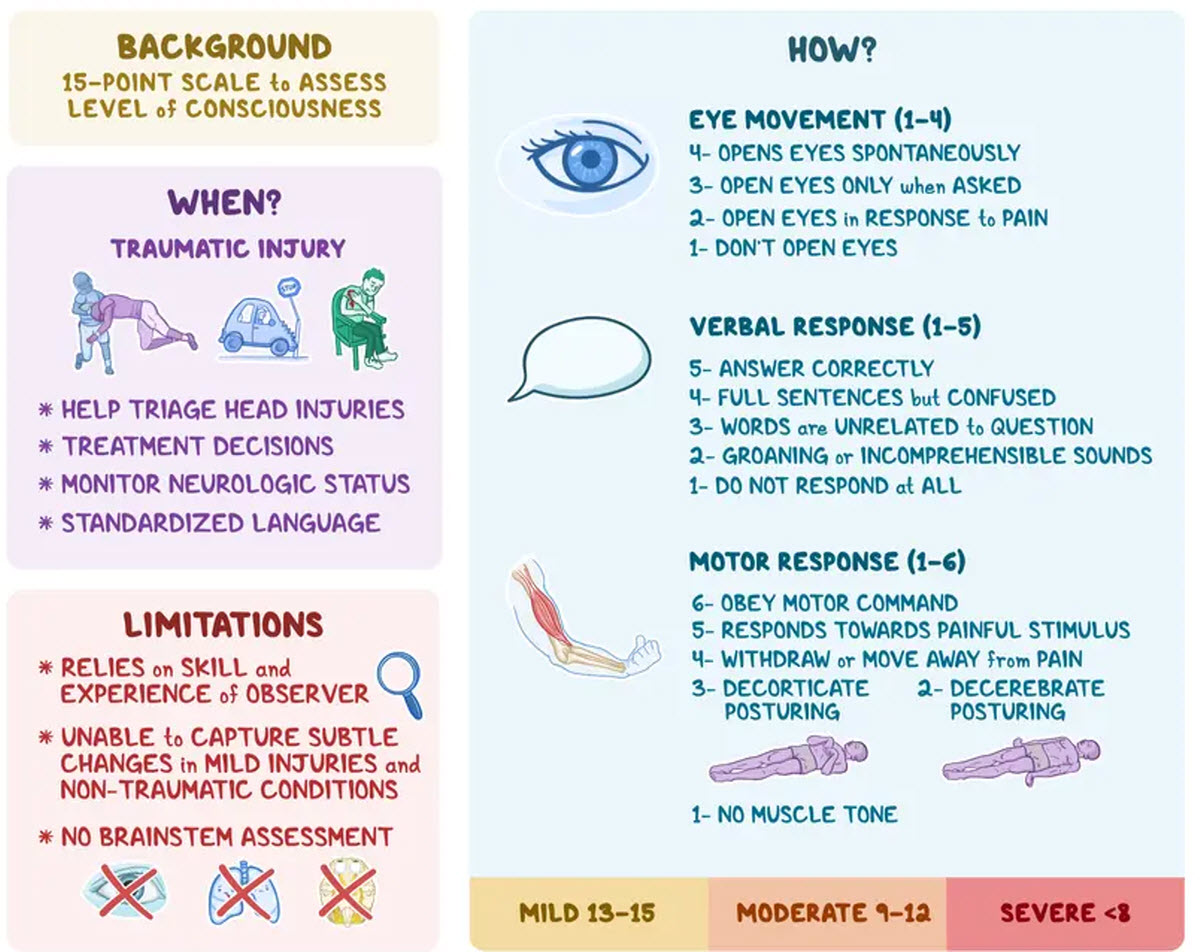
مقیاس کمای گلاسکو (Glasgow Coma Scale – GCS) یکی از مهمترین ابزارهای پزشکی برای ارزیابی وضعیت هوشیاری بیماران است. این سیستم در سال ۱۹۷۴ توسط پروفسور گراهام تیسدیل (Graham Teasdale) و برایان جنت (Bryan Jennett) در دانشگاه گلاسکو (University of Glasgow) معرفی شد. هدف اصلی از طراحی این مقیاس، ایجاد یک روش استاندارد و دقیق برای بررسی سطح هوشیاری بیماران مبتلا به آسیبهای مغزی بود. مقیاس GCS به سه بخش پاسخ چشمی (Eye Response)، پاسخ کلامی (Verbal Response) و پاسخ حرکتی (Motor Response) تقسیم میشود. امتیازات این مقیاس از ۳ (نهایت کما) تا ۱۵ (وضعیت طبیعی) متغیر است و به پزشکان کمک میکند تا میزان شدت آسیب مغزی را ارزیابی کنند. این مقیاس بهمرور زمان استاندارد جهانی برای ارزیابی سطح هوشیاری بیماران شد و امروزه در اورژانسها، بخشهای مراقبت ویژه (ICU) و حتی در آمبولانسها مورد استفاده قرار میگیرد. GCS در تعیین پیشآگهی بیماران نقش مهمی دارد و هر چه امتیاز پایینتر باشد، خطر آسیب دائمی مغزی یا حتی مرگ بیشتر میشود. این معیار نهتنها در بیماران تصادفی، بلکه در افراد مبتلا به سکته مغزی (Stroke)، خونریزی مغزی (Intracranial Hemorrhage) و دیگر بیماریهای عصبی نیز کاربرد دارد. دانستن اطلاعات بیشتر درباره مقیاس کمای گلاسکو میتواند در درک بهتر وضعیت بیماران و تصمیمگیریهای پزشکی کمک کند.
۱- مقیاس GCS برای اولین بار در سال ۱۹۷۴ معرفی شد
مقیاس کمای گلاسکو (GCS) برای اولین بار در سال ۱۹۷۴ توسط دو پزشک عصبشناس بریتانیایی به نامهای پروفسور گراهام تیسدیل (Graham Teasdale) و برایان جنت (Bryan Jennett) معرفی شد. هدف اصلی آنها این بود که ابزاری ساده، استاندارد و کاربردی برای ارزیابی وضعیت هوشیاری بیماران دچار آسیب مغزی ایجاد کنند. قبل از معرفی GCS، هیچ سیستم مشخص و یکپارچهای برای بررسی وضعیت هوشیاری بیماران وجود نداشت و پزشکان اغلب از روشهای غیرعلمی و متغیر استفاده میکردند. این مقیاس ابتدا در بخشهای مراقبت ویژه بیمارستان گلاسکو (Glasgow) به کار گرفته شد و سپس در سراسر بریتانیا گسترش یافت. پس از چند سال، کارایی و دقت بالای این روش باعث شد که سازمانهای پزشکی معتبر جهان مانند انجمن جراحان مغز و اعصاب آمریکا (AANS) آن را بهعنوان استاندارد ارزیابی آسیبهای مغزی بپذیرند. امروزه GCS در سراسر جهان در بخشهای اورژانس، مراقبتهای ویژه و تیمهای پزشکی اورژانسی استفاده میشود. استفاده از این مقیاس باعث کاهش خطاهای پزشکی در تشخیص وضعیت بیماران شده است و به بهبود فرآیندهای درمانی کمک زیادی کرده است.
۲- مقیاس GCS از سه بخش اصلی تشکیل شده
GCS شامل سه بخش ارزیابی است: پاسخ چشمی (Eye Response)، پاسخ کلامی (Verbal Response) و پاسخ حرکتی (Motor Response). هر بخش از این مقیاس دارای امتیاز جداگانهای است که مجموع این امتیازات وضعیت کلی بیمار را مشخص میکند. در پاسخ چشمی، امتیازات از ۱ (بدون پاسخ) تا ۴ (باز کردن چشمها بهصورت خودکار) متغیر است. در بخش پاسخ کلامی، امتیازات از ۱ (بدون پاسخ) تا ۵ (صحبت منسجم و طبیعی) تعیین شده است. بخش پاسخ حرکتی نیز از ۱ (عدم حرکت) تا ۶ (اجرای دستورات پزشک) امتیازبندی شده است. مجموع امتیازات GCS بین ۳ تا ۱۵ متغیر است، به این صورت که امتیاز ۳ نشاندهنده کمای عمیق و امتیاز ۱۵ بیانگر وضعیت هوشیاری طبیعی بیمار است. پزشکان از این مقیاس برای تعیین شدت آسیب مغزی استفاده میکنند، بهطوری که نمره ۸ یا کمتر نشاندهنده کمای شدید است و نیاز به مراقبتهای ویژه دارد.
۳- GCS به سرعت در سطح جهانی استاندارد شد
پس از معرفی GCS در سال ۱۹۷۴، این مقیاس بهسرعت مورد توجه پزشکان و متخصصان مغز و اعصاب قرار گرفت. تا دهه ۱۹۸۰، بسیاری از بیمارستانهای بریتانیا و کشورهای اروپایی شروع به استفاده از این سیستم برای ارزیابی بیماران مبتلا به آسیبهای مغزی کردند. یکی از دلایل محبوبیت سریع GCS، سادگی آن در مقایسه با روشهای پیچیده دیگر بود که نیاز به تجهیزات خاص داشتند. در دهه ۱۹۹۰، سازمان بهداشت جهانی (WHO) و انجمن جراحان مغز و اعصاب آمریکا (AANS) GCS را بهعنوان استاندارد جهانی در ارزیابی آسیبهای مغزی پذیرفتند. از آن زمان تاکنون، این مقیاس در بخشهای اورژانس، آمبولانسها، اتاق عمل و مراکز درمانی در سراسر جهان مورد استفاده قرار میگیرد. امروزه تقریباً تمام پرسنل پزشکی و اورژانس در سراسر جهان با مقیاس GCS آشنا هستند و از آن بهعنوان یک ابزار اولیه برای ارزیابی سطح هوشیاری بیماران استفاده میکنند.
۴- پیشآگهی بیماران بر اساس نمره GCS مشخص میشود
نمرهای که بیمار در مقیاس GCS دریافت میکند، نقش مهمی در تعیین پیشآگهی (Prognosis) و میزان بهبودی او دارد. بیماران با نمره GCS بین ۱۳ تا ۱۵ معمولاً وضعیت خوبی دارند و احتمال بهبودی کامل آنها بسیار زیاد است. بیمارانی که امتیاز GCS آنها بین ۹ تا ۱۲ است، دچار آسیب مغزی متوسط هستند و ممکن است به درمانهای تخصصی نیاز داشته باشند. اما اگر نمره GCS کمتر از ۸ باشد، بیمار در وضعیت کما قرار دارد و احتمال عوارض جدی یا حتی مرگ افزایش مییابد. در بیماران با GCS بین ۳ تا ۵، میزان زنده ماندن بسیار پایین است و احتمال آسیب دائمی مغزی یا مرگ بالا میرود. پزشکان از این مقیاس برای تصمیمگیری درباره ادامه درمان، نیاز به جراحی یا پیشبینی میزان بهبودی استفاده میکنند.
۵- GCS برای انواع مختلف آسیبهای مغزی و شرایط پزشکی استفاده میشود
اگرچه مقیاس GCS ابتدا برای ارزیابی آسیبهای مغزی تروماتیک (Traumatic Brain Injury – TBI) طراحی شد، اما امروزه در شرایط پزشکی مختلفی مورد استفاده قرار میگیرد. پزشکان از این مقیاس برای ارزیابی سطح هوشیاری بیماران مبتلا به سکته مغزی (Stroke)، خونریزی مغزی (Intracranial Hemorrhage) و مسمومیتهای دارویی (Drug Overdose) نیز بهره میبرند. در بیماران تحت بیهوشی طولانیمدت یا بیماران بستری در ICU نیز برای بررسی وضعیت هوشیاری و عملکرد مغزی، GCS یکی از معیارهای مهم است. همچنین، در تیمهای پزشکی اورژانس و آمبولانسها، این مقیاس یکی از ابزارهای ضروری برای بررسی وضعیت بیماران قبل از رسیدن به بیمارستان است. در مواردی مانند سقوط، تصادف رانندگی یا آسیبهای ناشی از خشونت، GCS به پزشکان کمک میکند تا سریعاً میزان شدت آسیب مغزی را تشخیص داده و اقدامات لازم را انجام دهند.
۶- امتیاز پایین GCS نشاندهنده نیاز فوری به مراقبتهای ویژه است
بیمارانی که امتیاز GCS آنها زیر ۸ باشد، به احتمال زیاد نیاز به لولهگذاری تنفسی (Intubation) و مراقبتهای ویژه در ICU دارند. نمره پایین GCS معمولاً نشاندهنده آسیب مغزی شدید، کاهش سطح هوشیاری و احتمال اختلال در عملکرد حیاتی بدن است. در این شرایط، پزشکان معمولاً سطح اکسیژن خون (Oxygen Saturation) و علائم حیاتی را بررسی میکنند تا احتمال ایست تنفسی را کاهش دهند. هرچه GCS پایینتر باشد، خطر مشکلات جدی مانند افزایش فشار داخل جمجمه (Intracranial Pressure – ICP) و خونریزیهای مغزی بیشتر است. بیمارانی که GCS آنها بین ۳ تا ۵ است، معمولاً در وضعیت بحرانی قرار دارند و احتمال مرگ یا عوارض دائمی بالاست. این افراد اغلب به مانیتورینگ مداوم، داروهای کاهشدهنده فشار مغزی و گاهی جراحیهای اورژانسی نیاز پیدا میکنند. استفاده از GCS در اورژانس به پزشکان کمک میکند تا میزان شدت آسیب را بهسرعت ارزیابی کرده و اقدامات درمانی لازم را انجام دهند. در بیمارانی که به علت تصادف دچار آسیب مغزی شدهاند، GCS پایین میتواند نشانهای از شکستگی جمجمه (Skull Fracture) یا خونریزی وسیع باشد. به همین دلیل، این مقیاس یکی از مهمترین ابزارهای اولیه در ارزیابی بیماران دچار ضربه مغزی است.
۷- امتیاز GCS میتواند در کودکان و نوزادان متفاوت باشد
در نوزادان و کودکان خردسال، مقیاس GCS نیاز به تغییراتی دارد، زیرا آنها قادر به ارائه پاسخهای کلامی استاندارد نیستند. برای ارزیابی هوشیاری در این گروه سنی، پزشکان از نسخه اصلاحشدهای به نام مقیاس کمای گلاسکو برای کودکان (Pediatric Glasgow Coma Scale – PGCS) استفاده میکنند. در این مقیاس، بخش پاسخ کلامی بر اساس واکنشهای غیرکلامی مانند گریه کردن، لبخند زدن یا ناله کردن ارزیابی میشود. پاسخ حرکتی نیز بهجای دستورات مستقیم، بر اساس واکنشهای خودکار کودک به تحریکات محیطی بررسی میشود. بهعنوان مثال، نوزادی که به لمس دردناک واکنش نشان میدهد، امتیاز بیشتری دریافت میکند. نوزادانی که نمره GCS پایینی دارند، بیشتر در معرض خطر مشکلات مغزی طولانیمدت قرار میگیرند. از آنجایی که مغز کودکان هنوز در حال رشد است، ارزیابی دقیق و زودهنگام وضعیت آنها اهمیت بالایی دارد. استفاده از PGCS در بخشهای اطفال (Pediatrics) و اورژانسهای تخصصی کودکان برای بررسی شدت آسیبهای مغزی رایج است. این مقیاس به پزشکان کمک میکند تا بهدرستی وضعیت هوشیاری نوزادان و کودکان را ارزیابی کنند و اقدامات درمانی لازم را انجام دهند.
۸- بعضی داروها میتوانند بر نمره GCS تأثیر بگذارند
برخی از داروها و مواد مخدر میتوانند باعث کاهش سطح هوشیاری شوند و در نتیجه، امتیاز GCS بیمار را پایینتر از حد واقعی نشان دهند. داروهای آرامبخش (Sedatives) مانند دیازپام (Diazepam) و میدازولام (Midazolam) میتوانند واکنشهای چشمی و کلامی بیمار را سرکوب کنند. همچنین، مواد افیونی (Opioids) مانند مورفین (Morphine) و فنتانیل (Fentanyl) ممکن است باعث سرکوب سیستم عصبی مرکزی و کاهش پاسخ حرکتی شوند. در بیمارانی که دچار مسمومیت دارویی شدهاند، GCS پایین ممکن است به دلیل اثرات دارو باشد و نه آسیب مستقیم مغزی. پزشکان معمولاً با بررسی تاریخچه مصرف دارو و انجام آزمایشهای خون، علت واقعی کاهش سطح هوشیاری را مشخص میکنند. در برخی موارد، تجویز آنتاگونیستهای دارویی مانند نالوکسان (Naloxone) برای معکوس کردن اثرات مواد افیونی میتواند سطح هوشیاری بیمار را بهبود بخشد. بیماران مبتلا به مسمومیت الکلی (Alcohol Intoxication) نیز ممکن است امتیاز GCS پایینی داشته باشند که پس از دفع الکل از بدن، بهبود مییابد. به همین دلیل، همیشه باید عوامل دارویی و سمشناسی در تفسیر نمره GCS در نظر گرفته شوند.
۹- GCS میتواند با سایر معیارهای تشخیصی ترکیب شود
در برخی موارد، پزشکان برای افزایش دقت در ارزیابی بیماران، از GCS در کنار سایر معیارهای تشخیصی استفاده میکنند. یکی از رایجترین معیارهای مکمل، مقیاس آسیبشناسی سر (Abbreviated Injury Scale – AIS) است که شدت آسیبهای تروماتیک را ارزیابی میکند. در بیماران مبتلا به سکته مغزی، مقیاس NIHSS (National Institutes of Health Stroke Scale) نیز همراه با GCS برای تعیین شدت سکته مغزی استفاده میشود. ترکیب این مقیاسها میتواند به پزشکان کمک کند تا وضعیت بیماران را دقیقتر بررسی کنند و درمان مناسبتری ارائه دهند. برخی از بیمارستانها همچنین از تصویربرداریهای پزشکی مانند سیتیاسکن (CT Scan) یا امآرآی (MRI) برای تأیید شدت آسیب مغزی در کنار GCS استفاده میکنند. استفاده از چندین معیار تشخیصی به پزشکان کمک میکند تا تصمیمات درمانی دقیقتری بگیرند و نیاز به مداخلات جراحی یا درمانی را مشخص کنند. برای بیمارانی که به دلیل تصادف یا سقوط از ارتفاع دچار ضربه مغزی شدهاند، ترکیب GCS با معیارهایی مانند AIS و ISS (Injury Severity Score) میتواند پیشبینی بهتری از وضعیت آنها ارائه دهد. ترکیب اطلاعات بهدستآمده از این روشها به بهبود فرآیند تصمیمگیری و درمان بیمار کمک میکند.
۱۰- تغییرات ناگهانی در GCS نشانه وضعیت بحرانی است
هرگونه کاهش ناگهانی در امتیاز GCS میتواند نشاندهنده یک وضعیت اورژانسی و تهدیدکننده زندگی باشد. تغییر سریع در سطح هوشیاری بیمار ممکن است به دلیل خونریزی مغزی (Intracranial Hemorrhage)، افزایش فشار داخل جمجمه (ICP)، تشنج (Seizure) یا سکته مغزی باشد. پزشکان در بیماران بستری در ICU یا اورژانس، بهطور مرتب نمره GCS را بررسی میکنند تا از بروز تغییرات ناگهانی جلوگیری کنند. در صورتی که بیمار بهطور ناگهانی ۲ تا ۳ امتیاز از نمره GCS خود را از دست بدهد، بررسیهای فوری برای شناسایی علت لازم است. در برخی موارد، تغییرات GCS میتواند به دلیل عوارض جانبی داروها یا کاهش اکسیژنرسانی به مغز (Hypoxia) باشد. اگر بیمار دچار افزایش فشار داخل جمجمه باشد، درمانهای کاهشدهنده فشار مانند تجویز مانیتول (Mannitol) یا اقدامات جراحی ممکن است ضروری شوند. کاهش GCS در بیمارانی که قبلاً در وضعیت پایدار قرار داشتند، میتواند نشانه یک رویداد بحرانی مانند خونریزی داخل مغزی یا انسداد عروق مغزی باشد. به همین دلیل، بررسی مداوم و دقیق تغییرات GCS برای جلوگیری از بدتر شدن وضعیت بیمار اهمیت بالایی دارد.
source