آیا تابهحال این جمله را شنیدهاید: “ما که یک بچه داریم، پس مشکلی برای دومی نخواهیم داشت”؟ این یکی از رایجترین باورهای غلط در دنیای پزشکی و سلامت باروری است. بسیاری از زوجین پس از تولد موفقیتآمیز فرزند اول، زمانی که برای فرزند دوم اقدام میکنند، با درهای بسته روبرو میشوند. این پدیده، که شاید برای بسیاری ناشناخته باشد، ناباروری ثانویه (Secondary Infertility) نام دارد و برخلاف تصور عموم، سهم قابلتوجهی از مشکلات باروری را به خود اختصاص داده است.
در سال ۱۴۰۴، با پیشرفتهای چشمگیر در علم اورولوژی و آندرولوژی، دیگر نباید ناباروری را یک بنبست دانست. این مقاله جامع که با همکاری دکتر رضا صافی، متخصص اورولوژی و ناباروری مردان در اصفهان تهیه شده است، قرار است بهعنوان کاملترین مرجع فارسیزبان، نقشه راهی دقیق برای پدرانی باشد که آرزوی در آغوش گرفتن فرزند دوم یا سوم را دارند. ما در اینجا باتکیهبر جدیدترین مقالات علمی و رویکردهای درمانی مدرن، علل ناباروری مردانه در سنین بالاتر، از واریکوسل گرفته تا تغییرات هورمونی را زیر ذرهبین میبریم و بهترین روشهای درمانی ناباروری مردان را شرح میدهیم.
ناباروری ثانویه مردان چیست؟ (Secondary Male Infertility)
برای اینکه بتوانیم با این چالش مبارزه کنیم، ابتدا باید آن را درست بشناسیم. ناباروری به دودسته کلی تقسیم میشود:
- ناباروری اولیه (Primary Infertility): زوجینی که هرگز بارداری را تجربه نکردهاند.
- ناباروری ثانویه (Secondary Infertility): زوجینی که حداقل یک بارداری موفق (منجر به تولد زنده) داشتهاند، اما اکنون پس از ۱۲ ماه رابطه جنسی محافظت نشده (یا ۶ ماه برای سنین بالای ۳۵ سال)، قادر به بارداری مجدد نیستند.
بسیاری از مردان وقتی با تشخیص “ناباروری ثانویه” روبرو میگردند، شوکه میشوند. سؤال مشترک همه آنها این است: “چطور ممکن است؟ من قبلاً پدر شدهام! “ پاسخ در پویایی بدن انسان نهفته است. بدن شما از زمان تولد فرزند اولتان تغییر کرده است. افزایش سن، تغییرات سبک زندگی، بیماریهای خاموش و عوامل محیطی، همگی میتوانند در این فاصله زمانی بر کیفیت اسپرم (Semen Quality) و سلامت باروری شما اثر گذاشته باشند.
طبق گزارش انجمن باروری آمریکا (ASRM)، ناباروری ثانویه تقریباً بهاندازه ناباروری اولیه شایع است و حدود ۳۰٪ از کل موارد ناباروری را شامل میشود. این آمار نشان میدهد که “پدر بودن در گذشته، تضمینی برای پدر شدن در آینده نیست. American Society for Reproductive Medicine
جدول مقایسه ناباروری اولیه و ثانویه
| ویژگی | ناباروری اولیه | ناباروری ثانویه |
| سابقه بارداری | هیچگونه سابقه بارداری موفق وجود ندارد. | حداقل یک بارداری موفق قبلی وجود دارد. |
| شوک روانی | استرس ناشی از “هرگز پدر نشدن”. | استرس ناشی از “تغییر غیرمنتظره” و انکار مشکل. |
| علل شایع مردانه | معمولاً مشکلات ژنتیکی یا آناتومیک مادرزادی. | معمولاً عوامل اکتسابی (واریکوسل جدید، سن، عفونت، سبک زندگی). |
| زمان مراجعه به پزشک | معمولاً سریعتر پیگیری میشود. | معمولاً با تأخیر پیگیری میشود (به امید اینکه خودبهخود حل شود). |
چرا مراجعه به متخصص اورولوژی حیاتی است؟
در فرهنگ ما، گاهی تصور میشود که مشکلات باروری عمدتاً مربوط به بانوان است. اما آمارها در سال ۱۴۰۴ نشان میدهند که در حدود ۴۰ تا ۵۰ درصد موارد ناباروری، “عامل مردانه” دخیل است. در ناباروری ثانویه، این نقش حتی میتواند پررنگتر باشد، زیرا مردان بیشتر در معرض عوامل محیطی و شغلی مخرب قرار میگیرند.
دکتر رضا صافی، با سالها تجربه در درمان ناباروری مردان در اصفهان، تأکید میکنند:
“بسیاری از مراجعین ما در مطب، آقایانی هستند که سالها پیش پدر شدهاند و تصور میکنند سیستم باروری آنها رویینتن است. اما وقتی آزمایش اسپرموگرام دقیق انجام میدهیم، متوجه افت شدید پارامترهای اسپرم نسبت به سالهای قبل میشویم. خبر خوب این است که بسیاری از عوامل ناباروری ثانویه، مانند واریکوسل یا عفونتها، با تشخیص صحیح کاملاً قابلدرمان هستند.”
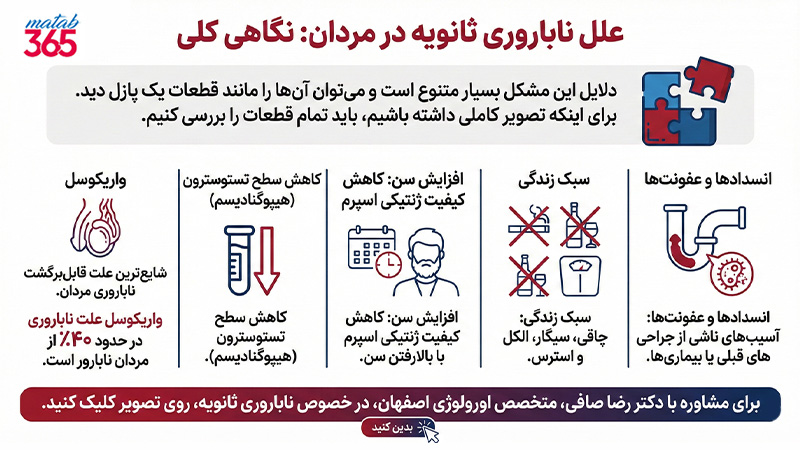
علل ناباروری ثانویه در مردان: نگاهی کلی
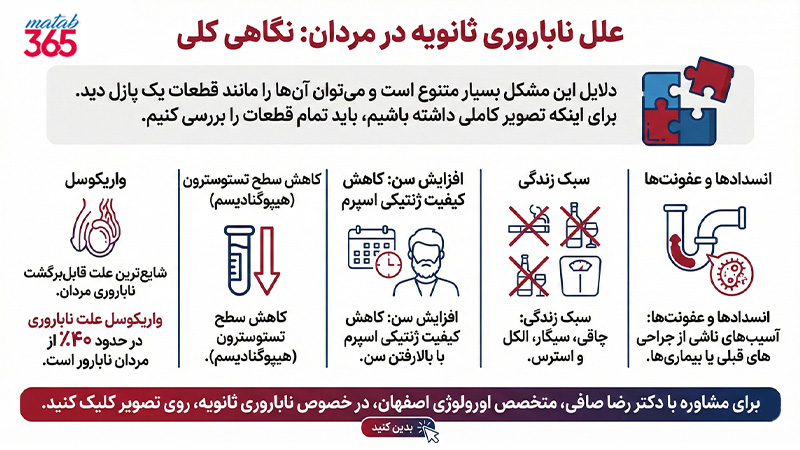
دلایل این مشکل بسیار متنوع است و میتوان آنها را مانند قطعات یک پازل دید. برای اینکه تصویر کاملی داشته باشیم، باید تمام قطعات را بررسی کنیم. عوامل اصلی عبارتاند از:
- واریکوسل (Varicocele): شایعترین علت قابلبرگشت ناباروری مردان.
- کاهش سطح تستوسترون (Testosterone Level): یا همان هیپوگنادیسم.
- افزایش سن (Aging Male Fertility): کاهش کیفیت ژنتیکی اسپرم با بالارفتن سن.
- سبک زندگی: چاقی، سیگار، الکل و استرس.
- انسدادها و عفونتها: آسیبهای ناشی از جراحیهای قبلی یا بیماریها.
در ادامه مقاله، تکتک این موارد را با جزئیات علمی و به زبان ساده باز میکنیم تا بدانید دقیقاً چه چیزی ممکن است مانع پدر شدن مجدد شما شده باشد.
غول مرحله اول، واریکوسل و اختلالات آناتومیک
اگر بخواهیم تنها یک متهم ردیف اول برای عوامل ناباروری ثانویه (Secondary infertility factors) معرفی کنیم، آن “واریکوسل” است.
۱. واریکوسل (Varicocele)؛ دشمن خاموش کیفیت اسپرم
واریکوسل به زبان ساده، اتساع و واریسی شدن وریدهای (رگهای) داخل کیسه بیضه است. دقیقاً مشابه واریس که در پاها رخ میدهد، اما این بار در حساسترین نقطه بدن مردان.
اما چرا واریکوسل باعث ناباروری ثانویه میشود؟
مکانیسم اصلی آسیب واریکوسل، افزایش دمای بیضه است. بیضهها برای تولید اسپرم باکیفیت، نیاز دارند دمایی حدود ۱ تا ۲ درجه پایینتر از دمای بدن داشته باشند. واریکوسل با تجمع خون وریدی، دمای بیضه را بالا میبرد و مانند یک “کوره”، کارخانه تولید اسپرم را مختل میکند.
آیا ممکن است قبلاً واریکوسل نداشته باشم و الان داشته باشم؟
بله! واریکوسل یک بیماری پیشرونده است. ممکن است در زمان تولد فرزند اولتان، شما یک واریکوسل خفیف (Grade 1) داشتهاید که تأثیر زیادی بر اسپرم نداشته است. اما با گذشت زمان، این واریکوسل پیشرفت کرده و اکنون به مرحلهای رسیده که تعداد و تحرک اسپرمها را بهشدت کاهش داده است.
نکته کلیدی:تحقیقات نشان میدهد که واریکوسل در ۸۰-۷۵ درصد از مردان مبتلا به ناباروری ثانویه دیده میشود، درحالیکه این آمار در ناباروری اولیه حدود ۳۵ درصد است. این یعنی واریکوسل بزرگترین مقصر در ناتوانی برای فرزند دوم است.
۲. انسداد مجاری (Ductal Obstruction)
گاهی اوقات کارخانه تولید اسپرم (بیضه) سالم است، اما جادههای خروجی بسته شدهاند. انسداد مجاری دفران یا اپیدیدیم میتواند مانع رسیدن اسپرم به مایع منی شود.
این انسدادها در ناباروری ثانویه معمولاً اکتسابی هستند، یعنی در اثر حوادثی که بعد از تولد فرزند اول رخ دادهاند ایجاد میشوند:
- عفونتهای جنسی و ادراری: عفونتهای درمان نشده میتوانند باعث ایجاد بافت اسکار (زخم) و بستهشدن مجاری شوند.
- جراحیهای قبلی: اگر بعد از فرزند اول، جراحیهایی مانند فتق (Hernia) انجام دادهاید، احتمال آسیب ناخواسته به مجاری اسپرمبر وجود دارد.
- وازکتومی: اگر وازکتومی کردهاید و حالا پشیمان شدهاید و عمل بازگشت (وازووازوستومی) انجام دادهاید، گاهی کیفیت اسپرمها به حالت اول برنمیگردد یا آنتیبادیهایی علیه اسپرم تولید میشود.
۳. تروما و آسیب به بیضه
حوادث ورزشی، تصادفات رانندگی یا ضربههایی که در سالهای اخیر به ناحیه تناسلی وارد شده، ممکن است خونرسانی به بیضه را مختل کرده یا باعث آتروفی (کوچکشدن) بیضه شده باشد که مستقیماً بر اختلالات بیضه و تولید اسپرم اثر میگذارد.
هورمونها و ساعت بیولوژیکی (علل اندوکرین و سن)
پس از واریکوسل و مشکلات فیزیکی، دومین عامل مهم در بروز ناباروری ثانویه مردان، تغییرات شیمیایی و هورمونی است که با افزایش سن یا شرایط سلامتی رخ میدهد. این بخش بر روی کاهش سطح تستوسترون و تأثیر اجتنابناپذیر سن بر باروری متمرکز است.
کاهش سطح تستوسترون: هیپوگنادیسم دیررس (Late-Onset Hypogonadism)چیست؟
هورمون تستوسترون، نهتنها مسئول صفات ثانویه مردانه (مانند صدای بم و قدرت بدنی) است، بلکه یک رکن اساسی در فرایند اسپرمسازی (Spermatogenesis) در بیضهها محسوب میشود. زمانی که سطح این هورمون کلیدی به دلایل مختلف افت میکند، تولید و کیفیت اسپرم تحتتأثیر قرار میگیرد و منجر به ناهنجاریهای مایع منی (Semen abnormalities) میشود.
هیپوگنادیسم دیررس (LOH) یا آندروپوز، وضعیتی است که در آن، سطح تستوسترون در مردان میانسال یا مسنتر به زیر حد نرمال میرسد.
علت ارتباط با ناباروری ثانویه:
در ناباروری اولیه، هیپوگنادیسم معمولاً از جوانی وجود دارد. اما در ناباروری ثانویه، مرد در گذشته سطح هورمونی نرمالی داشته است، اما با افزایش سن یا به دلیل چاقی و بیماریهای مزمن، تولید تستوسترون کاهش مییابد. این موضوع به طور مستقیم بر کیفیت اسپرم، تحرک، و مورفولوژی (شکل) اسپرمها تأثیر منفی میگذارد و یکی از علل ناباروری مردانه پس از فرزند اول است.
توجه اورولوژیست:
هرگز نباید خودسرانه از مکملهای تستوسترون استفاده کرد. تزریق تستوسترون خارجی، سیگنالی به مغز میفرستد که تولید تستوسترون طبیعی را متوقف کند. این توقف معمولاً منجر به کاهش شدید و گاهی توقف کامل تولید اسپرم میشود و میتواند ناباروری ثانویه را تشدید کند. درمانهای جایگزین برای تحریک تولید تستوسترون طبیعی وجود دارد که باید تحتنظر متخصص اورولوژی (مانند دکتر صافی) صورت گیرد.
تأثیر سن (Aging Male Fertility) و سلامت ژنتیکی اسپرم
ساعت بیولوژیکی برای مردان نیز کار میکند، هرچند که سرعت آن کمتر از زنان است. مردان تا پایان عمر اسپرم تولید میکنند، اما کیفیت این اسپرمها با افزایش سن، بهویژه پس از ۴۵ تا ۵۰ سالگی، دستخوش تغییر میشود.
دلیل افت کیفیت اسپرم با افزایش سن:
- افزایش قطعهقطعهشدن DNA اسپرم (Sperm DNA Fragmentation): با افزایش سن، اسپرمها بیشتر در معرض آسیبهای اکسیداتیو قرار میگیرند. آسیبدیدگی ژنتیکی اسپرم میتواند مانع لانهگزینی موفق جنین شده و باعث سقطهای مکرر یا عدم بارداری شود.
- افزایش جهشها (Mutations): احتمال بروز جهشهای ژنتیکی جدید در اسپرمهای مسنتر بالاتر میرود که میتواند سلامت باروری و جنین را تحتتأثیر قرار دهد.
- کاهش حجم مایع منی: حجم و تعداد اسپرمها بهمرورزمان کاهش مییابد.
نقلقول پزشکی بینالمللی: “درحالیکه زن در زمان تولد تمام تخمکهای خود را دارد، مردان در طول عمر خود اسپرم تولید میکنند. بااینحال، مردان بالای ۴۵ سال ممکن است سه برابر بیشتر در معرض خطر ناباروری باشند. ما شاهد افزایش قابلتوجه میزان آسیب DNA اسپرم در این گروه سنی هستیم .” Review on Advanced Paternal Age, European Association of Urology (EAU)
ردپای سبک زندگی و محیط (عوامل اکتسابی)
در ناباروری ثانویه، عوامل ناباروری ثانویه و علل آن اغلب ریشه در تغییراتی دارند که پس از تجربه بارداری اول در زندگی فرد رخ داده است. این بخش به عوامل محیطی و سبک زندگی میپردازد که سلامت باروری را تهدید میکنند.
۱. چاقی، دیابت و سندرم متابولیک
افزایش وزن قابلتوجه پس از ازدواج و تولد فرزند اول، یک عامل خطر جدی برای سلامت باروری مردان است. بافت چربی (آدیپوز) صرفاً یک ذخیرهکننده انرژی نیست؛ بلکه یک عضو فعال اندوکرین است که میتواند تستوسترون را به استروژن تبدیل کند (آروماتاز).
- کاهش تستوسترون: چاقی تبدیل هورمون مردانه به زنانه را افزایش داده و منجر به کاهش سطح خالص تستوسترون میشود.
- تغییرات در عملکرد بیضه: چاقی میتواند دمای اسکروتوم (کیسه بیضه) را افزایش داده و تأثیری شبیه واریکوسل خفیف بر تولید اسپرم بگذارد.
- دیابت و مقاومت به انسولین: دیابت درماننشده به رگهای خونی و عصبی آسیب میزند و میتواند باعث اختلال نعوظ (Erectile Dysfunction) و آسیب به مجاری اسپرمساز شود.
۲. استرس و سبک زندگی سمی
زندگی مدرن، فشار کاری، کمبود خواب و استرس شدید، مستقیماً بر محور هیپوتالاموس – هیپوفیز – گناد (HPT Axis) اثر میگذارد. استرس باعث افزایش هورمونهایی مانند کورتیزول میشود که میتواند سیگنالهای تولید اسپرم در مغز را مختل کند.
| عامل سبک زندگی | تأثیر بر باروری | راهکار اصلاحی |
| سیگار و تنباکو | کاهش تحرک و تعداد اسپرم، افزایش آسیب DNA. | ترک کامل سیگار و دوری از دود دستدوم. |
| الکل بیش از حد | کاهش سطح تستوسترون، آسیب مستقیم به بیضه. | مصرف در حد اعتدال یا قطع کامل. |
| استفاده از مواد مخدر | آسیب جدی و برگشتناپذیر به تولید اسپرم و اختلالات بیضه. | مراجعه به متخصص ترک اعتیاد. |
| آلایندههای محیطی | قرارگرفتن در معرض آفتکشها، فلزات سنگین یا مواد شیمیایی شغلی. | استفاده از وسایل محافظتی در محیط کار. |
دکتر صافی: “ما در درمان ناباروری مردان، فقط به بیضهها نگاه نمیکنیم. ما به کل سبک زندگی بیمار توجه داریم. تغییر عادات غذایی، مدیریت وزن و کاهش استرس، سنگ بنای موفقیت در درمان بسیاری از موارد ناباروری ثانویه است. این درمان بهاندازه دارو یا جراحی مهم است.”
تشخیص دقیق و نقشه راه درمان ناباروری ثانویه در مردان
خبر خوب این است که در ناباروری ثانویه، شانس درمان بسیار بالا است؛ زیرا قبلاً سیستم باروری بهدرستی کارکرده است. تشخیص دقیق توسط متخصص اورولوژیست، کلید موفقیت در درمان است.
برای تعیین دقیق علل ناباروری مردانه پس از یک بارداری موفق، باید یک ارزیابی جامع انجام شود:
۱. آزمایش اسپرموگرام (Semen Analysis)
این آزمایش، سنگ بنای تشخیص عامل مردانه است و بر اساس استانداردهای ۱۴۰۴ انجام میشود. پارامترهایی که بادقت بررسی میشوند عبارتاند از:
- حجم مایع منی: حجم کل خروجی.
- تعداد (Concentration): تعداد اسپرمها در هر میلیلیتر.
- تحرک (Motility): درصد اسپرمهای فعال و متحرک.
- مورفولوژی (Morphology): درصد اسپرمهایی که شکل طبیعی دارند. (تشخیص ناهنجاریهای مایع منی)
اگرچه مرد قبلاً پدر شده است، نتایج فعلی اسپرموگرام (بهویژه مورفولوژی و تحرک) ممکن است به دلیل واریکوسل یا عوامل هورمونی بهشدت افت کرده باشد.
۲. آزمایشهای تکمیلی
- آزمایش هورمونی: بررسی دقیق سطح تستوسترون، LH، FSH و پرولاکتین برای تشخیص دقیق هیپوگنادیسم دیررس و اختلالات بیضه.
- سونوگرافی داپلر بیضه: بهترین روش برای تأیید وجود، درجهبندی و اندازهگیری دقیق واریکوسل و همچنین بررسی سایر اختلالات بیضه و بافت آن.
- تست شکست DNA اسپرم (SDF): برای مردان مسنتر از ۴۵ سال یا کسانی که سابقه سقط مکرر دارند، این تست، آسیب ژنتیکی اسپرم را اندازهگیری میکند.
رویکردهای درمانی دکتر رضا صافی، متخصص اورولوژی در اصفهان
برنامه درمانی برای هر زوج، کاملاً شخصیسازی شده است، اما رویکردهای اصلی شامل موارد زیر است:
۱. درمان واریکوسل (جراحی میکروسکوپی)
ازآنجاییکه واریکوسل یکی از شایعترین عوامل ناباروری ثانویه قابلدرمان است، در صورت تشخیص گرید متوسط تا شدید، جراحی توصیه میشود.
دکتر صافی با استفاده از میکروسرجری واریکوسلکتومی (Microscopic Varicocelectomy)، شریانهای حیاتی را از وریدهای گشاد شده جدا میکند. این تکنیک، دقیقترین و مؤثرترین روش است که کمترین احتمال عود و بالاترین شانس بهبود پارامترهای اسپرم را دارد. بهبود در کیفیت اسپرم معمولاً ۳ تا ۶ ماه پس از جراحی مشاهده میشود.
۲. تنظیم هورمونی و دارودرمانی
برای مردانی که دچار کاهش سطح تستوسترون شدهاند و قصد باروری دارند، درمان با داروهایی مانند کلومیفن (Clomiphene Citrate) برای تحریک غده هیپوفیز جهت تولید هورمونهای LH ، FSH و در نتیجه، افزایش تولید اسپرم و تستوسترون طبیعی تجویز میشود. این روش، برخلاف تزریق مستقیم تستوسترون، به طور همزمان سطح هورمونها و اسپرمسازی را بهبود میبخشد.
۳. مدیریت عوامل سبک زندگی
در این بخش از درمان، توصیههای دقیق پزشکی در مورد کاهش وزن، برنامه غذایی غنی از آنتیاکسیدانها، قطع مصرف دخانیات و کاهش استرس ارائه میشود تا محیطی سالم برای تولید اسپرمهای قویتر فراهم شود.
۴. روشهای کمک باروری پیشرفته (ART)
اگر باوجود درمانهای فوق، بارداری طبیعی حاصل نشود، زوجین میتوانند از روشهای کمک باروری استفاده کنند:
- IUI (تلقیح داخل رحمی): تزریق اسپرمهای شسته و تقویتشده به داخل رحم.
- IVF/ICSI (لقاح آزمایشگاهی): در مواردی که کیفیت اسپرم بسیار پایین است یا سن مادر بالاست، لقاح تخمک و اسپرم در آزمایشگاه انجام شده و جنین به رحم منتقل میشود.
نتیجهگیری و گام نهایی
ناباروری ثانویه مردان یک چالش روبهافزایش در جامعه امروز است، اما دیگر نباید یک حکم قطعی تلقی شود. این وضعیت اغلب نتیجه تغییرات اکتسابی مانند پیشرفت واریکوسل، تغییرات هورمونی ناشی از سن (هیپوگنادیسم دیررس) و عوامل سبک زندگی است که همگی قابلشناسایی و درمان هستند.
کلید موفقیت در درمان، تشخیص سریع و دقیق است. اگر شما و همسرتان در تلاش برای فرزند دوم با مشکل مواجه شدهاید و بیش از ۱۲ ماه از اقدام شما میگذرد، تأخیر نکنید. مراجعه به یک متخصص اورولوژی باتجربه، بهویژه در زمینه ناباروری مردان (آندرولوژی)، مانند دکتر رضا صافی در اصفهان، میتواند شما را از نگرانی خارج کرده و نقشه راهی تخصصی برای تحقق آرزوی داشتن فرزند بعدی به شما ارائه دهد.
شما یکبار پدر شدهاید، و با تشخیص و درمان صحیح، هیچ دلیلی وجود ندارد که نتوانید دوباره پدر شوید.
source